Tijdens de controles bij de verloskundige of gynaecoloog onderzoekt deze de buitenkant van de buik van de zwangere om te kijken hoe de groei van de baby verloopt. Dit gebeurt standaard tijdens elk consult. Er kan ook een indicatie zijn om het vaker te doen, bijvoorbeeld bij het vermoeden van een vertraagde groei van de baby of bij minder leven voelen.
Bij een uitwendig onderzoek is het belangrijk dat de zwangere een lege blaas heeft. De zorgverlener kan de buik beter voelen en de metingen zijn betrouwbaarder omdat de baarmoeder niet door de volle blaas omhoog wordt geduwd. Ook is het onderzoek dan prettiger voor de zwangere waardoor ontspannen makkelijker is.
Tijdens het uitwendig onderzoek wordt op een aantal dingen gelet:
Grootte van de baarmoeder
Door met de hand of handen te voelen aan de buik (ook wel palpatie genoemd), kijkt de zorgverlener eerst naar de hoogte van de baarmoeder. Als de zwangerschap nog pril is, zit de baarmoeder verstopt onder het schaambeen. Hoe verder de zwangerschap vordert, hoe groter de baarmoeder wordt en meer richting het borstbeen van de zwangere komt. Dat bedoelen we met de hoogte van de baarmoeder, ook wel de fundushoogte. Het hoogste punt is het deel van de baarmoeder dat het meest bovenaan zit. Vaak is dat in de buurt van het borstbeen, maar als de baby wat scheef ligt, kan het hoogste punt ook meer bovenaan aan de zijkant zitten. Daarna zal de grootte van de baarmoeder worden gemeten. Dit kan op twee manieren:
- Het meten van de hoogte van de baarmoeder: de zorgverlener meet de hoogte van de baarmoeder met een meetlint. Dit gebeurt van de bovenkant van de baarmoeder (de fundushoogte) tot het schaambot (de symfyse). Om de symfyse goed te kunnen voelen wordt de zwangere vaak gevraagd de broek en eventueel onderbroek tot de heupen te laten zakken zodat de symfyse zichtbaar is. De zorgverlener vergelijkt de meting met het aantal cm dat tijdens het vorige consult is gemeten, waarbij een toename van de groei te zien moet zijn.
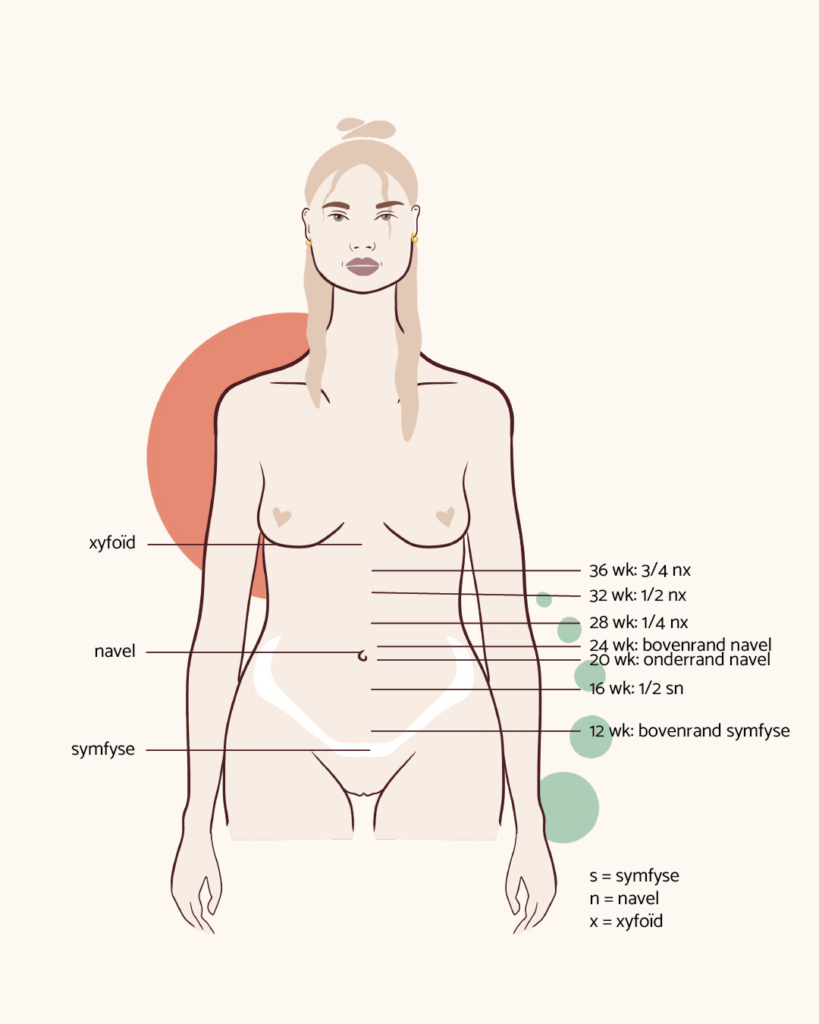
- Het voelen van de hoogte van de baarmoeder: Bij deze methode wordt de zwangere buik onderverdeeld in delen:de symfyse, de navel en de onderkant van het borstbeen (xyfoïd). De zorgverlener voelt met de handen naar de hoogte van de baarmoeder. Bij 16 weken zwangerschap zou de hoogte van de baarmoeder tussen de symfyse en de navel moeten liggen. De ruimte tussen de navel en xyfoïd wordt opgedeeld in vier delen. De helft tussen navel en xyfoïd staat voor een termijn van 32 weken. Bij een termijn van 36 weken raakt de baarmoeder de ribbenboog en ter hoogte van de onderkant van het borstbeen is de zwangere à terme.
Het uitwendig onderzoek is naast de echo een belangrijke manier om groeivertraging bij de baby op te sporen. Van de grootte van de baarmoeder kan namelijk de grootte en groei van de baby worden afgeleid. Ook kan de grootte en voelbaarheid van de baby iets zeggen over de hoeveelheid vruchtwater (AVM richtlijn, 2022).
Ligging van de baby en mate van indaling
Na het bepalen van de hoogte van de baarmoeder en daarmee grootte van de baby, voelt de zorgverlener hoe de baby ligt. Een baby kan in hoofdligging, stuitligging, dwarsligging of balloterend liggen. Balloterend wil zeggen dat de baby voelbaar is, maar de precieze ligging nog niet duidelijk is. De plaats van de rug van de baby is te voelen waar aaneengesloten gelijkmatige weerstand is.
Daarnaast voelt de zorgverlener waar de stuit en het hoofdje liggen. De stuit voelt aan één kant hard aan en beweegt met de romp mee als druk wordt gegeven. Het hoofd is rond en rondom hard en kan los van de romp heen- en weer worden bewogen (AVM richtlijn, 2022).
Daarna wordt gevoeld of het hoofdje is ingedaald. De zwangere trekt de knieën op zodat het makkelijker is om te ontspannen. De zorgverlener vraagt dan om diep in en daarna langzaam uit te ademen. De buik is daardoor ontspannen en de baby eenvoudiger te voelen. Tijdens de uitademing geeft de verloskundige geleidelijk druk in de buik, net boven het schaambot. Met de vingers wordt de indaling en beweeglijkheid van het hoofdje bepaald.
De zorgverlener schrijft de meting als volgt op op de zwangerschapskaart:
- Cbbbi = Caput Beweeglijk Boven BekkenIngang. Dit betekent dat het hoofdje nog niet is ingedaald.
- Cbibi = Caput Beweeglijk In BekkenIngang. Dit betekent dat het hoofdje al iets is ingedaald, maar de baby kan nog bewegen boven de bekkeningang
- Cvibi = Caput Vast In Bekkeningang. Dit betekent dat het hoofdje vast zit in de bekkeningang. Het is volledig ingedaald.
Waarom wordt het uitwendig onderzoek gedaan?
Het doel van dit onderzoek is om baby’s met een afwijkende groei (te klein en te groot) op tijd in de gaten te krijgen. De NVOG-richtlijn over foetale groeirestrictie (2017) gaat in op de wetenschappelijke onderbouwing van de twee metingen:
- fundus-hoogte-bepaling via anatomische referentiepunten (zoals hierboven staat uitgelegd over het meten ten opzichte van de symfyse, navel en xyfoïd)
- Fundus-hoogte-metingen met anatomische referentiepunten blijken in een laagrisicopopulatie een slechte screening te zijn voor het opsporen van (te) kleine baby’s (<p10). Slechts 21% van kinderen met een geboortegewicht <p10 wordt opgespoord, met een positief voorspellende waarde van 32,6% (Bais et al., 2004).
- fundus-symfyse-metingen in centimeters (zoals hierboven staat uitgelegd over meten afstand symfyse tot bovenkant baarmoeder ten opzichte van vorige meting)
- Het frequent uitvoeren van fundus-symfyse-metingen tijdens de zwangerschap is in de onderzoeken wisselend in de mate waarop het een klein kind opspoort (sensitiviteit 27-85%) of het juist uitsluit (specificiteit 81-99%).
Een review waarin meerdere onderzoeken zijn meegenomen laat geen verschil zien in hoe goed de twee metingen (te) kleine baby’s (<p10) of baby’s met het risico op perinatale sterfte opsporen. De fundus-symfyse-meting is een betere screening als rekening wordt gehouden met bepaalde eigenschappen van de moeder (lengte, gewicht, hoeveelste zwangerschap, etniciteit). De meting spoort dan vaker een (te) kleine baby’s (<p10) op (48% versus 29%), echter zonder dat de gezondheidsuitkomsten voor deze baby’s verbeteren (Peter et al., 2015).
Richtlijnen van ACOG (2013), RCOG (2013), en KNOV (2013) adviseren fundus-symfyse-metingen in centimeters voor screening van baby’s die niet voldoende groeien. De richtlijnen zijn wisselend in hun advies op welke manier en hoe vaak de metingen plaats moeten vinden. Ze geven wel aan dat het goed is om rekening te houden met de specifieke eigenschappen van de moeder. Dit heet een geindividualiseerde groeicurve van de baby. Daarnaast is het belangrijk om het aantal zorgverleners dat de meting uitvoert te beperken. Iedereen meet net iets anders en door zoveel mogelijk dezelfde zorgverleners te laten meten wordt de meting betrouwbaarder. In de GROW-methode, gebruikt in meerdere landen, zijn al deze aanbevelingen verwerkt. In onderzoeken lijkt er een verband te zijn tussen de GROW-methode en betere uitkomsten voor de baby, maar er is nog te weinig onderzoek gedaan om te zien of deze methode ook effectief is in het opsporen van (te) kleine baby’s (<p10). De conclusie van de NVOG is dat uitwendig onderzoek via beide methoden maar beperkt kinderen met een groeirestrictie opspoort. Ook is er nog onvoldoende bewijs welke van de twee metingen beter werkt (NVOG, 2017).
Meer informatie over groeivertraging of juist grote baby vind je op de A-Z pagina.
Het hartje van de baby
Na het bepalen van de grootte en ligging van de baby, luistert de zorgverlener naar het hartje. Doordat duidelijk is hoe de baby ligt, kan op de plek van de rug worden geluisterd. Hoe snel het hartje klopt, is afhankelijk van de zwangerschapstermijn. Naarmate de baby groter wordt, gaat het hartje langzamer kloppen. Lees hierover meer in Hartje luisteren.
