In de wetenschap (en dus ook in de geboortezorg) is er onenigheid of een inleiding bij 41 weken in plaats van 42 weken tot betere uitkomsten leidt. Het is een persoonlijke afweging voor elke zwangere, of de mogelijke voordelen van het voorkomen van complicaties bij de baby opwegen tegen de mogelijke nadelen van een inleiding. De visie van de onderzoekers speelt een duidelijke rol in conclusies en aanbevelingen van de verschillende onderzoeken, net zoals de definitie van uitkomsten (gericht op de korte of lange termijn). Deze verschillen komen naar voren in de onderstaande onderzoeken.
De vraag is: als zwangeren eerder worden ingeleid, komen de mogelijke complicaties bij de baby dan minder vaak voor? En welke complicaties en/of effecten kunnen door de inleiding worden veroorzaakt?
De richtlijnmodule ‘Beleid zwangerschap 41 weken’ die in 2021 door de NVOG, KNOV, NVK de Patiëntenfederatie Nederland en de Stichting Zelfbewustzwanger geschreven is, houdt de volgende cijfers aan:
| Afwachten tot 42 weken zwangerschap | Inleiden vanaf 41 weken (in het ziekenhuis) | |
| Risico’s voor het kind | Kans opname NICU: 4,1% Kans op overlijden: 0,3% Deze risico’s zijn mogelijk iets groter bij nullipara en iets kleiner bij multipara. | Kans opname NICU: 2,8% Kans op overlijden: 0,1% Geen informatie bekend of inleiden invloed heeft op de lange termijn Geen informatie bekend of inleiden invloed heeft op de moeder-kind binding |
| Risico’s voor de zwangere | Kans op pijnstilling: 46% | Kans op pijnstilling: 50% Kans op langere baring mogelijk groter Geen verschil met afwachten in: ruptuur, fluxus, vacuümbevalling Mogelijk dat inleiding niet lukt: failed induction |
Er wordt benoemd dat het onbekend is wat de gevolgen van inleiden op de lange termijn zijn voor moeder en kind (NVOG, 2021). In de paragraaf ‘Wat zijn de mogelijke effecten van inleiden?’ haal ik onderzoek aan dat hier wel degelijk een uitspraak over doet.
Onderzoeken nader bekeken
Hieronder worden de verschillende onderzoeken nader bekeken. Je kunt op elk onderzoek klikken om meer over de studie te lezen. Dit geeft informatie over welke zwangeren zijn onderzocht, wat er precies is onderzocht en wat de kanttekeningen bij de onderzoeken zijn. Onderaan worden de cijfers uit de onderzoeken samengevat.
INDEX-studie (Keulen et al., 2019)
In deze Nederlandse studie tussen 2012-2016 werden 1801 zwangeren onderzocht. Zij waren zwanger van een eenling in hoofdligging. Zwangeren mochten niet mee doen als zij een eerdere keizersnede hadden gehad, hoge bloeddruk (of gerelateerde problemen), er mogelijk groeiproblemen of afwijkingen bij de baby waren of als de hartslag van de baby abnormaal was. Zij werden geloot tussen inleiden bij 41 weken of afwachten tot 42 weken.
In de groep die ingedeeld was om ingeleid te worden, beviel 29% spontaan voor de inleiding en werd 71% ingeleid. In de groep die ingedeeld was om af te wachten tot 42 weken beviel 74% spontaan en werd 26% ingeleid. Het mediane verschil in zwangerschapsduur tussen de twee groepen was 2 dagen.
- Er was geen significant verschil in perinatale sterfte in beide groepen. De studie was te klein om dit verschil (als het er is) te kunnen aantonen. In de groep die werd ingeleid overleed 1 baby bij 40+6, in de afwachtende groep overleden 2 baby’s, waarbij bij 1 baby sprake was van SGA en bij de andere baby vertoonde de placenta tekenen van infectie.
- Er was wel een verschil in nadelige uitkomst voor de baby, waarbij de volgende nadelen waren samengevoegd: sterfte, Apgarscore van <7 bij 5 minuten, pH <7.05, Meconium Aspiratie Syndroom, NICU-opname, hersenbloeding, zenuwschade. Deze samengestelde nadelige uitkomst was 1,7% bij inleiden ten opzichte van 3,1% bij afwachten.
- Er werd geen verschil in keizersnedes tussen inleiden en afwachten gevonden (11% in beide groepen).
- Er was geen verschil in nadelige uitkomst bij de barende, waarbij de volgende nadelen waren samengevoegd: fluxus, manuele placentaverwijdering, (sub) totaalruptuur, IC-opname of sterfte. Deze samengestelde nadelige uitkomst was 11% bij inleiden ten opzichte van 14% bij afwachten (niet significant).
Kanttekeningen bij de INDEX-studie
- 70% van de zwangeren die benaderd werd om mee te doen, wilde niet meedoen. Dit laat zien dat de 30% van de zwangeren die wel mee wilde doen, verschilt van de algehele populatie. Dat is zichtbaar in deze studie: met name witte vrouwen onder de 35 jaar deden mee aan het onderzoek. De meeste zwangeren die niet mee wilden doen, kozen daarvoor omdat zij voorkeur hadden voor afwachten.
- Voor het inleiden werd regionaal protocol opgevolgd, waardoor de manier van inleiden per zwangere kon verschillen. Hierdoor is het lastig om de resultaten te vertalen naar de gehele populatie, omdat het niet duidelijk is wat de invloed is van de manier van inleiden op de uitkomsten.
- Wel kregen vrijwel alle zwangeren die afwachten tot 42 weken, een consult aangeboden.
- De groep zwangeren die ingedeeld is voor inleiding, wordt vergeleken met de groep zwangeren die afwacht. In de groep die afwacht, werd 26% van de zwangeren alsnog ingeleid, maar deze resultaten vallen onder ‘afwachten’. Dit laat enerzijds een weergave van de werkelijkheid zien, maar beïnvloedt ook de resultaten van afwachten.
SWEPIS-studie (Wennerholm et al., 2019)
In deze Zweedse studie werden 2760 zwangeren onderzocht (voordat de studie vroegtijdig stopte). Zij waren zwanger van een eenling in hoofdligging en mochten niet meedoen als zij een eerdere keizersnede hadden gehad, hoge bloeddruk (of gerelateerde problemen), er sprake was van diabetes mellitus of zwangerschapsdiabetes met insulinegebruik, er mogelijk groeiproblemen of afwijkingen bij de baby waren, of als er sprake was van weinig vruchtwater. De zwangeren werden geloot tussen inleiden bij 41 weken of afwachten tot 42 weken. Er was een helder protocol over hoe ingeleid werd.
In de groep die ingeloot was voor een inleiding beviel 19% spontaan en werd 81% ingeleid. In de groep die afwachtte beviel 67% spontaan en werd 33% ingeleid. Het mediane verschil in zwangerschapsduur was 3 dagen.
- De studie is gestopt toen er -in de groep die afwachtte- 6 baby’s overleden (5 tijdens de zwangerschap, 1 na de geboorte). In de groep die ingeleid was, waren er geen baby’s overleden. Bij 3 baby’s was er geen oorzaak bekend, 1 baby had een hartafwijking, 1 baby was SGA, 1 baby overleed aan orgaanfalen en was macrosoom.
- Er was geen verschil in nadelige uitkomst voor de baby, waarbij de volgende nadelen waren samengevoegd: sterfte, asfyxie en/of gevolgen van asfyxie, Meconium Aspiratie syndroom en zenuwschade (passend bij schouderdystocie). Deze samengestelde nadelige uitkomst was 2,4% bij inleiden versus 2,2% bij afwachten (niet significant).
- Er was wel een verschil in NICU-opnames en hyperbilirubinemie. Minder NICU-opnames bij inleiden (4%) dan bij afwachten (5,9%), en minder vaak hyperbilirubinemie bij baby’s die werden ingeleid (1,2%) dan bij afwachten (2,3%).
- Baby’s in de afwachtende groep waren vaker groter dan 4500 gram (8,3% versus 4,9%), maar er werden niet significant meer schouderdystocieën genoteerd.
- Er werd geen verschil in keizersnedes gevonden (10 versus 11%).
- In de groep inleidingen hadden de moeders vaker een endometritis (1,3% versus 0,4%).
Kanttekeningen bij de SWEPIS-studie
- 80% van de zwangeren die benaderd werden om mee te doen, wilde niet meedoen (zie bij INDEX-studie hierboven wat dat kan betekenen).
- Berekend was dat er 5018 zwangeren mee moesten doen om een verschil in babysterfte aan te tonen. Uiteindelijk deden er 2760 zwangeren mee.
- De studie is eerder gestopt vanwege de 6 baby’s die overleden in de groep zwangeren die afwachtte tot 42 weken (0,44%). Deze sterfte vond plaats in een gebied waar de algemene perinatale sterfte hoger is dan gemiddeld: 1%. In deze regio vond geen extra controle plaats in de laatste week van de zwangerschap. Ook wordt in Zweden alleen een echo bij 18 weken vergoedt, die minder nauwkeurig de uitgerekende datum kan vaststellen dan de termijnecho in Nederland. Het kan daarom zijn dat bij sommigen de uitgerekende datum niet juist was.
- De 6 baby’s die overleden in de groep die afwachtte, werd door sommigen gebruikt om te concluderen dat afwachten gevaarlijk was. Verscheidene onderzoekers wijzen erop dat deze conclusie niet kan worden getrokken (Timpka & Larsson, 2019; Olsen, 2019, Wagenmakers & Ly, 2020).
- De vraag is of de uitkomsten van de studie gebruikt kunnen worden voor het onderbouwen van Nederlands beleid. Wil je meer over deze studie lezen: twee Nederlandse onderzoekers (en verloskundigen) schreven: Duiding van SWEPIS-studie (Seijmonsbergen-Schermer & de Jonge, 2020).
- De groep zwangeren die ingedeeld is voor inleiding, wordt vergeleken met de groep zwangeren die afwacht. In de groep die afwacht, werd 33% van de zwangeren alsnog ingeleid, maar deze resultaten vallen onder ‘afwachten’. Dit laat enerzijds een weergave van de werkelijkheid zien, maar beïnvloedt ook de resultaten van afwachten.
Cochrane-review van Middleton et al. (2020)
In de Cochrane-review en meta-analyse van Middleton et al. (2020) worden de uitkomsten van 32 RCT’s uit verschillende landen samengenomen. Hierbij zijn ook oude onderzoeken (de oudste uit 1967) meegenomen. Hierin werden onderzoeken geïncludeerd die een groep zwangeren met loting indeelden om ingeleid te worden bij 41 weken of om af te wachten. Hoe lang er werd afgewacht verschilde van 42 tot 44 weken in de verschillende onderzoeken.
Uit dit onderzoek blijkt dat inleiden bij 41 weken zorgt voor:
- Een verschil in NICU-opnames: 8-9,3% bij inleiden ten opzichte van 9,5% bij afwachten.
- Een verschil in sterfte: 0,04% bij inleiden ten opzichte van 0,3% bij afwachten.
- Zij geven aan dat 554 zwangeren bij 41 weken moeten worden ingeleid om 1 perinatale sterfte te voorkomen.
- Er wordt geen verschil in complicaties voor de barende gevonden in deze meta-analyse, behalve dat het aantal keizersnedes lager is in de groep zwangeren die wordt ingeleid: 16,3% versus 18,4%.
Kanttekeningen bij de Cochrane-review van Middleton et al.
- Het onderzoek bevat veel oudere onderzoeken, sommige van 40 of 60 jaar oud. Oudere studies hebben over het algemeen hogere perinatale sterftecijfers én in de tussentijd is het beleid op veel plekken veranderd. Bij het counselen van zwangeren is het vooral relevant wat de cijfers nú zijn.
- Opvallend is dat het aantal keizersnedes lager is in de groep zwangeren die wordt ingeleid. Het is lastig om hier een conclusie uit te trekken. Wanneer bijvoorbeeld naar de Hannah Post Term Trail (Hannah et al., 1992) wordt gekeken (die een groot aandeel vormt in de meta-analyse), valt op dat met name bij zwangeren die in principe zouden afwachten maar alsnog werden ingeleid, het keizersnedepercentage heel hoog is (42% in vergelijking met 29,2% van de zwangeren die bij 41 weken werd ingeleid). Deze groep valt in de studie onder ‘afwachten’, maar werd (om bijvoorbeeld een medische reden) toch ingeleid. Overigens is het percentage keizersnedes nog steeds lager in de groep die werd gerandomiseerd voor inleiden bij 41 weken, wanneer het onderzoek van Hannah et al. (1992) wordt geëxcludeerd. In de paragraaf Wat zijn de mogelijke effecten van inleiden? wordt verder ingegaan op de kans op een keizersnede bij inleiding.
Meta-analyse van Alkmark et al. (2020)
De meta-analyse van Alkmark et al. koos een strengere selectie RCT’s en kwam daarmee uit op 3 RCT’s: de INDEX-studie (Keulen et al, 2019), de SWEPIS-studie (Wennerholm et al., 2019) en een studie van Gelisen et al. (2005).
- Er was geen verschil in Meconium Aspiratie Syndroom: 0,1% bij inleiden vergeleken met 0,2% bij afwachten.
- Er was een verschil in de samengestelde uitkomstmaat (sterfte en complicaties bij de baby): 0,4% bij zwangeren die werden ingeleid, ten opzichte van 1,0% bij afwachten.
- Bij nullipara was dit verschil ook aanwezig (0,4% bij inleiden versus 1,6% bij afwachten)
- Bij multipara was er geen verschil (0,6% bij inleiden versus 0,3% bij afwachten)
- Volgens de uitkomsten van deze studie moeten 324 zwangeren worden ingeleid om 1 perinatale sterfte te voorkomen.
- Er was geen verschil in keizersnedes, vacuümbevallingen, fluxus, rupturen en andere complicaties bij de barenden.
- In de groep zwangeren die werd ingeleid, ontving 63,1% synthetische oxytocine, vergeleken met 47,2% in de groep die afwachtte.
Kanttekeningen bij deze meta-analyse:
- Er zijn maar 3 RCT’s meegenomen, waardoor de SWEPIS-studie de resultaten sterker kan beïnvloeden. Of het terecht is om deze studie te includeren, is nog maar de vraag. Klik op de SWEPIS-studie om daar meer over te lezen.
Meta-analyse van Rydahl et al. (2020)
Dit onderzoek is niet meegenomen in de richtlijnmodule ‘Beleid 41 weken zwangerschap’. De systematische review van Rydahl et al. (2019a) had strikte criteria: onderzoeken mochten niet ouder zijn dan 20 jaar én alleen een laagrisico populatie bevatten. Onder laagrisico werd verstaan dat zowel de zwangere als de baby gezond moest zijn en er geen sprake mocht zijn van complicaties vooraf aan inleiden of afwachten. Het onderzoek kwam te vroeg uit om de INDEX- en SWEPIS-studie te includeren.
De onderzoekers kozen ook voor een andere benadering. Bij de meeste onderzoeken werd de groep zwangeren die spontaan beviel, maar voor de studie wel was ingedeeld voor een inleiding, niet meegenomen in de uitkomsten. Rhydahl et al. maakt juist wel gebruik van de uitkomsten in die groep zwangeren. De studie bevat 2 RCT’s, 3 cohortstudies en 2 quasi-experimentele onderzoeken.
- Er was een verschil in pH-waarde: 8,4% van de baby’s had een pH onder de 7.10 (een indicator voor asfyxie) bij inleiden, ten opzichte van 4,4% bij afwachten.
- Er was echter geen verschil in Apgarscores < bij 5 minuten (ook een indicator voor asfyxie).
- Er werd minder meconiumhoudend vruchtwater, oligohydramnion en schouderdystocie gevonden in de groep die ingeleid werd bij 41 weken.
- Er was geen statistisch significant verschil in perinatale sterfte: 0,04% bij inleiden ten opzichte van 0,24% bij afwachten.
- Er moeten mogelijk 501 zwangeren worden ingeleid om 1 perinatale sterfte te voorkomen.
- In 1 cohortstudie werden meer keizersnedes gedaan in de groep zwangeren die werd ingeleid: 16,5% versus 14,9%. De andere onderzoeken laten geen significant verschil zien in het aantal keizersnedes.
- Een uterusruptuur werd vaker gezien in de groep die ingeleid werd bij 41 weken, alhoewel deze nog steeds zeldzaam was. Een absolute kans wordt niet genoemd, bij elke 1522 inleidingen treedt er 1 extra uterusruptuur op.
Rydahl (2020)
Rydahl deed ook een onderzoek naar aanleiding van het veranderde beleid in Denemarken. In 2011 veranderde het beleid van inleiden bij 42+0 naar inleiden bij 41+3-5 weken. Het onderzoek werd gedaan bij 150.000 baringen. Daarbij werd gezien dat het aantal inleidingen bij 41+3 toenam van 41% naar 65% en het aantal uterusrupturen toenam van 2,6 naar 4,2 per 1000. 73% van de uterusrupturen vond plaats bij een barende die al eerder een keizersnede had gehad. Het is niet duidelijk of de uterusrupturen plaatsvonden tijdens een inleiding, dat kan niet uit deze cijfers worden geconcludeerd.
Alle cijfers op een rij
Te zien is dat er verschillende cijfers en daarbij verschillende conclusies uit de onderzoeken komen. Om te ontdekken waar dat vandaan komt, kun je de informatie over de onderzoeken zelf lezen, inclusief de kanttekeningen.
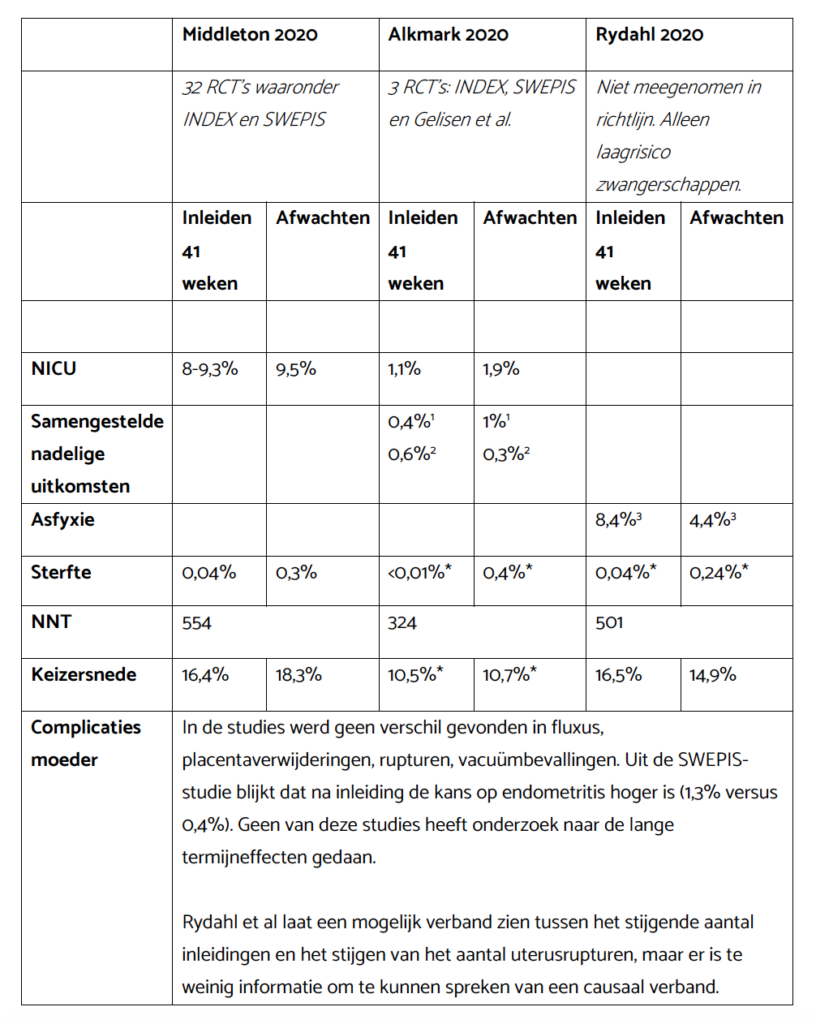
1 Nullipara (zwanger van eerste kind)
2 Multipara (zwanger van volgend kind)
3 Kans op pH <7.10, een manier om asfyxie te bepalen. Er was echter geen verschil in Apgarscore onder de 7 na 5 minuten, een andere indicator voor asfyxie.
* Verschil was niet statistisch significant
